尿道感染流脓造成的原因是病原体感染、尿路结构异常、免疫力低下、卫生习惯不良、并发症与慢性化。尿道感染流脓是泌尿系统感染的严重表现,通常由病原体侵入尿道黏膜引发炎症反应,导致脓性分泌物增多。
一、病原体感染:直接诱因
1.性传播疾病
淋病奈瑟菌:通过性接触传播,感染后2-10天出现尿道口黄色黏稠脓液,伴尿频、尿急、尿痛,男性症状更典型,女性可能隐匿。
沙眼衣原体/解脲支原体:引起非淋菌性尿道炎,分泌物稀薄呈白色或透明,晨起“糊口”现象明显,症状较轻但易迁延。
2.普通细菌感染
大肠杆菌:最常见致病菌,通过尿道逆行感染膀胱或肾脏,引发急性炎症,黏膜坏死脱落形成脓液。
金黄色葡萄球菌:血行或淋巴途径感染,产生大量脓性渗出物,多见于免疫力低下者。
3.其他病原体
真菌(如白色念珠菌):糖尿病患者或长期使用免疫抑制剂者易感,脓液呈豆腐渣样。
病毒(如单纯疱疹病毒):引起尿道疱疹,伴疼痛性溃疡和脓性分泌物。
二、尿路结构异常:易感基础
1.梗阻性病变
结石:肾结石、输尿管结石阻塞尿路,尿液滞留滋生细菌,继发化脓性感染,典型症状为突发腰痛伴血尿。
前列腺增生:老年男性常见,增生前列腺压迫尿道,导致排尿不畅,膀胱内尿液潴留引发感染。
2.先天性畸形
尿道瓣膜/狭窄:儿童多见,排尿受阻易反复感染,形成慢性脓尿。
尿道憩室:尿道壁局部膨出形成囊腔,尿液残留导致感染,脓液积聚后破溃流出。
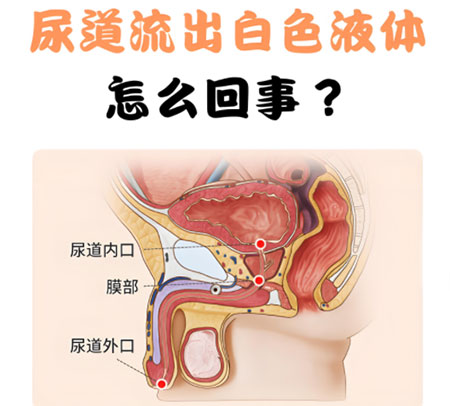
三、免疫力低下:感染风险倍增
1.基础疾病
糖尿病:高血糖环境利于细菌繁殖,且微血管病变导致局部血供差,感染难控制。
HIV感染/艾滋病:CD4+T淋巴细胞减少,机体防御功能崩溃,普通细菌也可引发严重化脓性感染。
2.医源性因素
导尿管置入:破坏尿道黏膜屏障,大肠杆菌等条件致病菌侵入,引发医源性尿道炎。
尿道器械检查:如膀胱镜、输尿管镜操作,可能造成黏膜损伤,增加感染风险。
四、卫生习惯不良:行为诱因
1.性行为相关
无保护性接触:直接传播淋病奈瑟菌、衣原体等病原体,性活跃人群感染风险显著升高。
性行为后清洁不足:分泌物残留于尿道口,为细菌繁殖提供条件。
2.日常卫生
会阴清洁不当:女性排便后从前向后擦拭,防止肠道细菌污染尿道口;男性包皮过长者,包皮垢堆积易诱发感染。
内裤材质:紧身化纤内裤不透气,局部潮湿温暖,利于细菌滋生。
五、并发症与慢性化:病情进展
1.急性感染扩散
普通尿路感染未及时治疗,可上行至肾脏引发肾盂肾炎,或扩散至前列腺、附睾,导致附睾炎或前列腺炎,脓性渗出物增多。
2.慢性感染形成
尿道周围脓肿:感染反复发作,局部组织坏死形成脓肿,破溃后流脓。
尿道狭窄:长期炎症刺激导致瘢痕形成,排尿不畅进一步加重感染,形成恶性循环。